Individu als uitgangspunt
Algemene (inter)nationale definities van proactieve zorgplanning (Advance care planning) gaan uit van individuen die kunnen deelnemen aan de besluitvorming, of individuen die in principe in staat zijn autonome beslissingen te nemen gedurende het hele proces van proactieve zorgplanning. Sallnow et al. (1) geven in hun rapport van de Lancet Commission on the Value of Death echter prioriteit aan het ontwikkelen van relationele frameworks en modellen voor collectieve besluitvorming.
Positieve effecten proactieve zorgplanning
Ongeveer één op de vier personen in de westerse landen zal dementie ontwikkelen en verschillende onderzoeken (2-4) hebben positieve effecten van proactieve zorgplanning aangetoond, waarbij doorgaans de familie van personen met dementie een sterke rol heeft. Het gaat dan om minder belastende behandelingen en het beter aansluiten van de zorg bij de voorkeuren. Bovendien zou het communicatieproces helpen om te anticiperen op een onzeker verloop van onvermijdelijke cognitieve en fysieke achteruitgang. Het helpt de familie om zich voor te bereiden op een centrale rol in de besluitvorming wanneer de patiënt er niet langer bij betrokken kan worden (5,6).
Aanpak op maat
Meer dan bij proactieve zorgplanning bij mensen zonder cognitieve stoornissen is het bij mensen met dementie belangrijk een flexibele, pragmatische aanpak te hanteren die is aangepast aan het individu en zijn sociale context.
Definitie proactieve zorgplanning: drie factoren
Een internationale groep van westerse en niet-westerse landen van de EAPC werkt aan een conceptueel model en een definitie van proactieve zorgplanning bij dementie waarin drie factoren een rol spelen:
- De capaciteiten van de persoon met dementie (groen)
- De beschikbaarheid en betrokkenheid van familie en naasten (roze)
- De betrokkenheid van gezondheidszorg professionals (blauw)
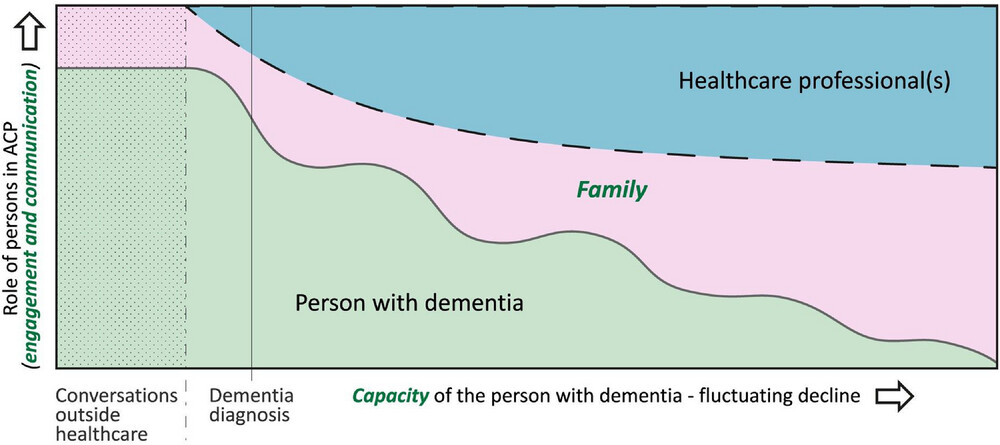
Dit model laat het verloop van deze drie factoren in de tijd zien (bron).
De Nederlandse vertaling van de nieuwe EAPC-definitie specifiek voor dementie:
Proactieve zorgplanning is een proces van communicatie over voorkeuren voor toekomstige zorg en behandeling, waarden en doelen met de persoon met dementie, naasten, en het zorgteam, het liefst door voortgaande gesprekken en documentatie. Dit proces wordt voortgezet wanneer de persoon met dementie niet meer in staat is om zelf beslissingen te nemen.
Bronnen
- Sallnow L, Smith R, Ahmedzai SH, et al. Lancet commission on the value of death. report of the lancet commission on the value of death: bringing death back into life. Lancet. 2022; 399(10327): 837-884
- Brinkman-Stoppelenburg A, Rietjens JA, Van Der Heide A. The effects of advance care planning on end-of-life care: a systematic review. Palliat Med. 2014; 28(8): 1000-1025
- Dixon J, Karagiannidou M, Knapp M. The effectiveness of advance care planning in improving end-of-life outcomes for people with dementia and their carers: a systematic review and critical discussion. J Pain Symptom Manage. 2018; 55(1): 132-150
- Wendrich-van Dael A, Bunn F, Lynch J, Pivodic L, Van den Block L, Goodman C. Advance care planning for people living with dementia: an umbrella review of effectiveness and experiences. Int J Nurs Stud. 2020; 107
- van der Steen JT, Radbruch L, Hertogh CM, et al. European Association for Palliative Care (EAPC). White paper defining optimal palliative care in older people with dementia: a Delphi study and recommendations from the European Association for Palliative Care
- Bavelaar L, Visser M, Walshe C, et al. The impact of the mySupport advance care planning intervention on family caregivers’ perceptions of decision-making and care for nursing home residents with dementia: pretest-posttest study in six countries. Age Ageing. 2023; 52(3)

